在宅医療の視点から見る、老いのメカニズムと家族のあり方 ~働く現役世代が知っておくべき介護準備と心構え~(中編)

ログインすることで、
ご視聴いただけます。
はじめに
2024年9月20日、リクシスは、第20回『全国ビジネスケアラー会議』を開催いたしました。
これから高齢社会がより一層加速し、仕事と介護の両立が当たり前の時代がやってきます。本オンラインセミナーは、高齢化の流れが加速する日本社会において、現役世代として働きつつ、同時にご家族の介護にも携わっている「ビジネスケアラー」の方々とその予備軍となる皆様に向けたセミナーです。
今回のテーマは「在宅医療」。
久しぶりに親御さんにお会いすると、高齢な親御さんの変化に驚き、心配になってしまうという方もいらっしゃるでしょう。今はまだ親御さんが元気だとしても、いざという時にどんな心構えや準備が必要なのか気になりますよね。
施設という選択肢もありますが、最期まで自宅で過ごしたいという方には在宅医療という選択肢もあります。今回は、数々の在宅医療と介護連携の現場を見てきた佐々木先生から、在宅医療が担う役割や老いのメカニズム、「悔いのない人生」を送るために大切な考え、ご家族でやっておくべきことについて解説していただきましょう。
この記事では、
- 高齢者にとっての薬のメリットとデメリット
- 在宅医療での緊急対応はどんなことができるのか
- 若い世代と高齢者で変化するリスク要因
などのテーマでまとめています。
━━━━━━━━━━━━━━━━━━━━━━━━━━━━━━━━━━━
①在宅医療の視点から見る、老いのメカニズムと家族のあり方 ~働く現役世代が知っておくべき介護準備と心構え~(前編)
②在宅医療の視点から見る、老いのメカニズムと家族のあり方 ~働く現役世代が知っておくべき介護準備と心構え~(中編)⇐このページのテーマ
③在宅医療の視点から見る、老いのメカニズムと家族のあり方 ~働く現役世代が知っておくべき介護準備と心構え~(後編)
━━━━━━━━━━━━━━━━━━━━━━━━━━━━━━━━━━━
登壇者プロフィール
佐々木 淳(ささき・じゅん)
医療法人社団 悠翔会 理事長・診療部長
1998年筑波大学医学専門学群卒業し、社会福祉法人三井記念病院内科/消化器内科、東京大学医学部附属病院消化器内科等を経て、2006年に最初の在宅療養支援診療所を開設。
2008年 医療法人社団悠翔会に法人化、理事長就任。2021年より 内閣府・規制改革推進会議・専門委員。
現在、首都圏ならびに愛知県(知多半島)、鹿児島県(与論島)、沖縄県(南風原町・石垣島)に全24拠点を展開。約9,000名の在宅患者さんへ24時間対応の在宅総合診療を行っている。また、2023年には訪問看護ステーションを東京都(港区)に、2024年には訪問看護ステーションを併設する看護小規模多機能型居宅介護を茨城県(守谷市)に開設。最期まで自宅で過ごしたいと願うすべての人の想いに応えるために邁進している。
持病に対して薬を出すということだけが正解ではない
在宅医療では、通院できない高齢者のところに定期的に訪問して治療をするのですが、持病に対して薬を出すということが私たちの仕事ではありません。
歳をとると身体の機能が落ちてきます。ひとつひとつの機能低下に病名をつけて全てを治療しようとすると、高齢者の場合10種類以上の薬を飲むことになります。
そんなに薬を飲んで大丈夫なのかと思われるでしょうが、大丈夫ではないのです。
薬と転倒リスク
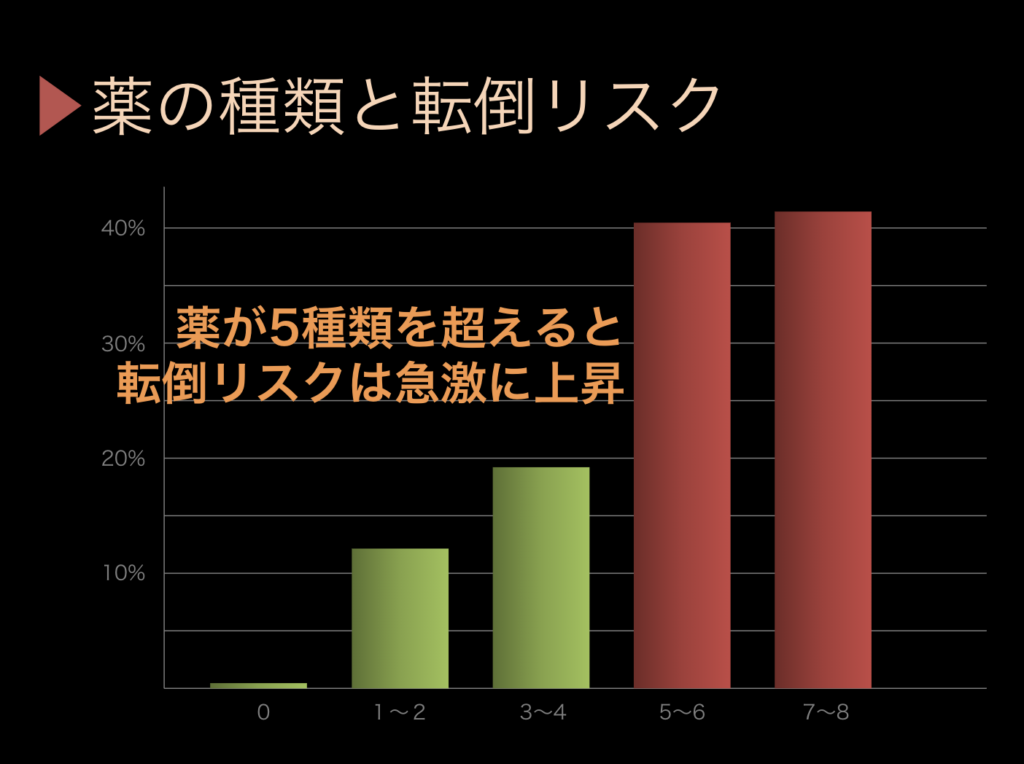
高齢者はよく転びます。高齢者が3回転ぶと1回骨折すると言われているのですが、高齢者の転倒の原因の約40%が薬剤関連です。
どれくらい飲むと転ぶのかということも研究されていて、外来通院している患者さんでいうと5種類を超えたところで転倒リスクが急激に上昇しています。
ですから、老年医学をやっている医師は、薬の数を5種類以上にしたくないと思っています。
しかし、高齢者の方の中には「高血圧で高血糖でコレステロール値も高くて、便秘も不眠症も骨粗鬆症もある」という方もいらっしゃいます。1つの症状に対して1つ薬を出して治療しても6種類になってしまいますよね。
この場合、全てを治療する必要があるかどうかを考える必要があります。
薬や治療で死亡率が上がる研究結果もある
年とともに血管は硬くなっていきます。硬い血管に血流を通そうとすると血圧はどうしても上がっていきます。
加齢に伴う血圧の上昇というのは、高血圧という病気なのか、それとも血流を維持するための生理的な反応なのか判断する必要があるのです。
イタリアとフランスで、老人ホームに入居している80歳以上の高齢者を対象に、血圧の治療をちゃんとやった方と手抜きしてやった方を比べた研究があります。
結果としてはちゃんと治療した方の方が死亡のリスクが高かったのです。2年後の生存率が10%も低いという結果でした。
つまり、要介護高齢者にとっては、血圧を下げることの利益よりもリスクの方が高い場合があるということです。
コレステロール値についても、75歳以上の高齢者で脳梗塞とか心筋梗塞の持病がない方は、薬を使って下げない方が死亡のリスクが低くなるということも、大規模な研究結果でわかっています。
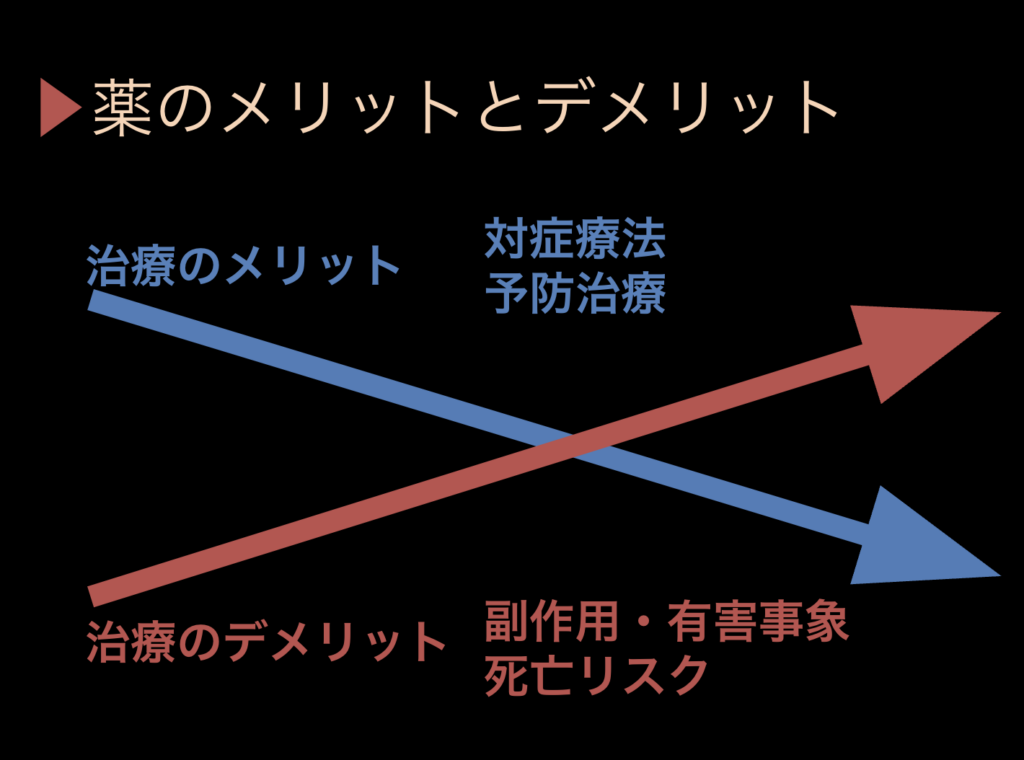
薬のメリットとデメリット
生活習慣病の治療というのは、動脈硬化の進行を遅らせるための治療です。現役世代については極めて重要なことですが、80〜100歳の年齢になると治療の弊害の方が大きくなっていきます。
飲む薬をひとつずつ検証してリスクとメリットをしっかり考えていけば、自然と5種類以下になるのではないかと私は思います。
かかりつけ医の重要性
薬の数が増えてしまうことの原因として、臓器別に主治医がいるからということが考えられます。
要介護高齢者にとっては、専門医にひとつひとつ丁寧にみてもらうよりも、複数の病気を持った人として治療してもらう「かかりつけ医」を見つけることが大切です。
私たちは、状況に応じてもっとも最適な治療は何だろうと考える主治医として、患者さんの家を定期的に訪問し、日々の治療の最適化をしています。
在宅医療の緊急対応
日々の治療とは別に、もうひとつ大切な在宅医療の仕事として、緊急対応があります。
私たちは24時間いつでも電話をすることができて、だいたい40分くらいで診療を開始することができます。
「40分もかかるの?」と思うかもしれませんが、救急車を呼んで病院に行って診療が始まるまでも平均して40分かかりますので、だいたい同じくらいの時間です。
では、自宅での診療はどのようなことを行うのでしょうか?
昔は聴診器しかなかったのですが、現在は様々なモダリティ(治療手段)があります。スマートフォンとつなげることで腹部超音波検査をすることもできるのです。
急変で慌ててしまう方も多いですが、現在は急変の90%以上が自宅で診断できると言われています。
入院せずに自宅で過ごせる可能性がある
診断ができれば、そのまま自宅で治療ができます。
肺炎の治療として血液検査をして薬の投与をすることもできますし、定期的に輸血を行うこともできます。ガンの終末期の方の痛みをとることもできます。
私たちが在宅医療のサービスを提供している患者さんは、サービスを受ける前は年間で平均41.2日入院をしていましたが、11.5日まで少なくすることができています。
通常であれば入院日数が増えていくはずなのですが、ちゃんと在宅医療が提供できる体制が整えば、入院しなくても平穏に過ごすことができるのです。
高齢者は低栄養のリスクが大きい
歯医者や管理栄養士と連携をすることもあります。
糖尿病などで管理栄養士から話を聞くこともあるかと思うのですが、高齢者も食事制限をしなければならないと思っている方も多いのではないでしょうか?
高齢者には食事制限は必要ありません。むしろしっかり食べてもらわなければいけません。
私たちの患者さんの栄養状態を調べてみると、2人に1人が低栄養です。同時に筋肉量を調べてみると、極端に筋肉量が減少していました。これをサルコペニアと言います。
その結果、日常生活に支障が出ていて1人では暮らせない、フレイルという状態になってしまいます。
高齢者に多い肺炎や骨折も、低栄養で筋力が弱っているということが原因になっていることが多いです。
表面上は元気に見える方でも、食事量が低下することで筋力が減少し運動能力が低下、その結果として廃用症候群を引き起こしてしまうという、フレイルサイクルに陥ってしまう可能性もあります。
元気でいるためには、とにかく「食べる」ということが基本です。
人間は、心や身体に大きくストレスがかかった時に亡くなりやすくなります。
高齢者の身体のストレスの代表的なものは入院です。普段は元気であっても、何かあって入院した時に、栄養状態が大切になってきます。
アメリカの老人病院では、低栄養の方は栄養状態が問題ない方に比べて生存率が4分の1になるという研究結果が出ているのです。
普段から命の貯金だと思って、栄養状態を良くしておくことが大切でしょう。
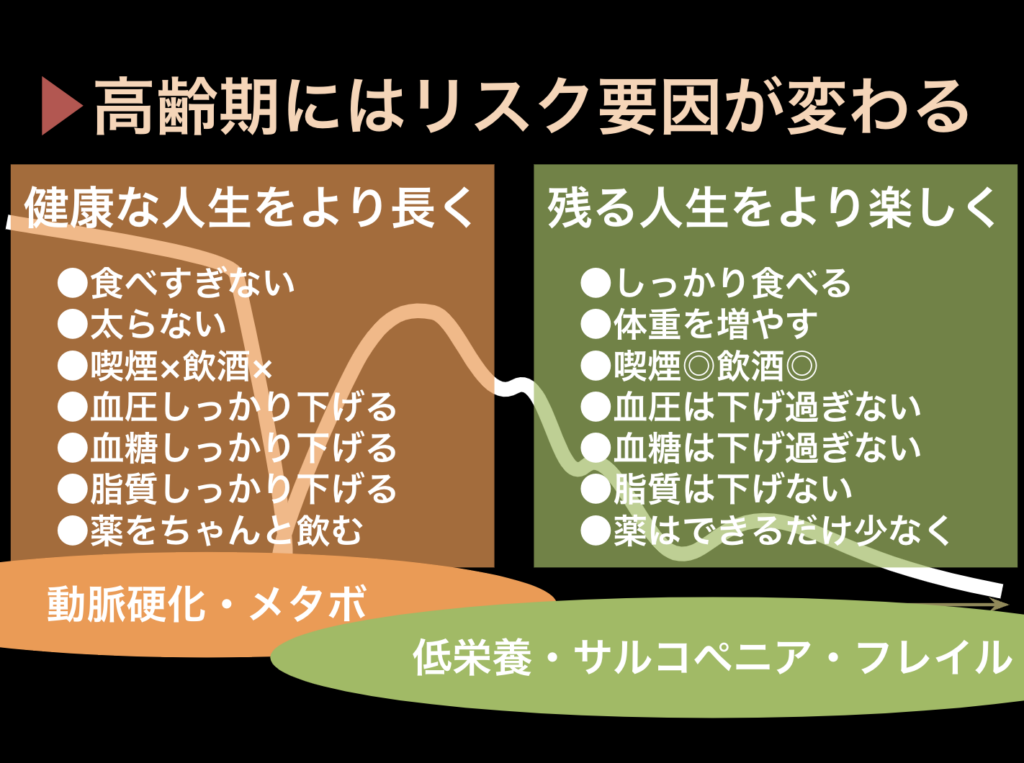
高齢期にはリスク要因が変わる
「太っているって身体に悪いことじゃないの?」と思っている方も多いでしょう。
確かに、私たち若年層にとっては身体に悪いです。メタボというのは、動脈硬化を引き起こしてしまいます。
今健康な私たちがより長く健康でい続けるためには、食べすぎないことが大切です。
しかし、健康寿命が終わっている高齢者の方々にとってのリスクは、脳卒中や心筋梗塞ではありません。肺炎や骨折です。
健康寿命が終わった方々にとっては、残された人生をより楽しく、幸せな時間をより長くということが大切になります。そのためには、しっかり食べて体重を増やすなど、我々とは優先順位が変わってきます。
高齢者にとっての健康に良い食事は、1に熱量、2にタンパク質です。日本にはハンバーガーや牛丼などのファストフードがあります。高齢者にとっては良い食事になりますので、活用してください。
⇒「在宅医療の視点から見る、老いのメカニズムと家族のあり方 ~働く現役世代が知っておくべき介護準備と心構え~(後編)」につづく